診療科目
| 内科 |
| リウマチ科・リウマチセンター |
| 糖尿病内科・糖尿病センター |
| 内分泌・代謝内科 |
| 消化器内科 |
| 神経内科 |
| 呼吸器内科 |
| 胃腸内科 |
| 循環器内科 |
| 腎臓内科 |
| 歯科・歯科口腔外科 |
| 整形外科 |
| 消化器外科 |
| 外科 |
| ペインクリニック内科 |
| 小児科(内科医師が診療いたします) |
| 泌尿器科 |
| 放射線科 |
| リハビリテーション科 |
| アレルギー科 |
| 老年内科 |
| 皮膚科(在宅医療) |
外来診療について
外来診察表
(2026.1月6日~)
| 診療科 | 月 | 火 | 水 | 木 | 金 | 土 | |
|---|---|---|---|---|---|---|---|
| 内科 | 午前 | 松木 道裕 (院長) 髙杉 幸司 大山 直紀 |
松木 道裕 (院長) 加来 浩平 (第1・3・5週) 松本 和也 草野 峻 |
松木 道裕 (院長) 中村 淑子 平田 有里恵 石原 康子 |
松木 道裕 (院長) 髙杉 幸司 渡辺 侑紀 |
久米 淑恵 篠原 有子 山﨑 浩子 (9:30~) |
田邉 昭仁 江尻 純子 近藤 稔人 山﨑 浩子 |
| 午後 | 田邉 昭仁 | - | - | - | - | - | |
| 整形外科 | 午前 | 木曽 洋平 (予約制) |
木曽 洋平 (予約制) |
木曽 洋平 (第2・4週) (予約制) |
木曽 洋平 (予約制) |
木曽 洋平 (第1・3・5週) (予約制) |
担当医 (第1週) (予約制) 那須 義久 (第4週) |
| 午後 | - | 担当医 (第2週) 14時~ (完全予約制) |
- | - | - | 担当医 (第1週) (予約制) |
|
| 消化器外科 | 午前 | - | - | - | 藤原 由規 (9時30分~ 13時) |
- | - |
| ペインクリニック内科 | 午後 | - | - | - | - | - | 西江 宏行 (2・4 週) |
| 泌尿器科 | 午前 | - | - | - | - | - | 担当医 (9時~12時) |
| 歯科・歯科口腔外科 | 午前 | 万代とし子 | 万代とし子 | 万代とし子 | 万代とし子 | 万代とし子 | - |
| 午後 | 万代とし子 | 万代とし子 | - | 万代とし子 | 万代とし子 | - | |
| 専門外来 | |||||||
| リウマチ センター (内科) |
午前 | 髙杉 幸司 | 松本 和也 | - | 髙杉 幸司 | 宮脇 義亜 (10:30~) |
宮脇 義亜 |
| リウマチ センター (整形外科) |
午前 | 木曽 洋平 (予約制) |
木曽 洋平 (予約制) |
木曽 洋平 (第2・4週) (予約制) |
木曽 洋平 (予約制) |
木曽 洋平 (第1・3・5週) (予約制) |
担当医 (第1週) (予約制) 那須 義久 (第4週) |
| 午後 | - | - | - | ★西田圭一郎 (完全予約制) |
- | 担当医 (第1週) (予約制) |
|
| 糖尿病内科・ 糖尿病センター | 午前 | 松木 道裕 (院長) |
松木 道裕 (院長) 加来 浩平 (第1・3・5週) 草野 峻 |
松木 道裕 (院長) 中村 淑子 平田 有里恵 |
松木 道裕 (院長) 渡辺 侑紀 |
久米 淑恵 | 田邉 昭仁 江尻 純子 近藤 稔人 |
| 午後 | 田邉 昭仁 | - | - | - | - | - | |
| 神経内科 | 午前 | - | - | - | - | 向井 公浩 | - |
| 午後 | 冨原 真 | - | - | - | - | - | |
| 腎臓内科 | 午前 | - | - | - | - | 山﨑 浩子 | 山﨑 浩子 |
| 呼吸器内科 | 午後 | 玉田 知里 | - | - | - | - | - |
◇ 専門外来の当番医は、初診・再診とも当番専門医が随時、対応させて頂きます。
○ 理事長・江澤和彦の診察は木曜日(月1回)に予約制で行っております。詳しくはお問い合せください。
★ 整形外科 西田医師 診療時間 午後2時~3時(完全予約制)
診察日・診察時間
| 外来診察日 | 月~土 |
|---|---|
| 休診日 | 日曜・祝日・年末年始(12/30~1/3) (急患はこの限りではありません) |
| 受付時間 | 午前8:00~12:00 午後1:00~5:00 |
| 診察時間 | 午前9:00~12:30 午後1:30~5:30 |
外来受診をご希望のお客様
初めて来院される方
診療時間内に当院受付(1F)へお越しください。
※医療機関からの紹介状(診療情報提供書)が無くても、診察させていただきます。
2回目以降来院される方
外来診察は予約制となっております。
予約受付TEL:086-463-7111(代)
外来受診時にご持参いただくもの
・マイナンバーカード(マイナ保険証)または健康保険証を1階受付で提示して下さい。
・マイナンバーカード(マイナ保険証)を1階受付で提示された場合は「限度額適用認定証」の提示が不要になります。
・障害者医療・特定疾患など交付を受けている方は各種医療受給者証も提示お願いします。
救急診療のご案内
急患は24時間受け付けておりますが、当直医の診療分野外の疾病、専門的治療を有する場合など、対応困難な場合もございます。
来院前にあらかじめお電話にてお問い合わせください。
お問い合せ先 TEL:086-463-7111(代)
医療福祉相談について
医療費・生活費等の心配ごと、入院中の不安なこと、福祉制度について、介護保険サービスについて、退院後の在宅ケア等につ
いて、医療ソーシャルワーカー(地域ケアセンター)がご相談に応じます。
誰に相談したら良いかわからないことがございましたら、遠慮なくご相談下さい。
電話でのご相談も承ります。
地域ケアセンター直通番号:086-463-8111
相談内容は秘密厳守いたしますので、安心してご相談ください。
・医療費や生活費などの経済的な不安がある
・退院後の生活や療養先について不安がある
・社会福祉制度や施設の利用などについて知りたい
・健康保険や障害年金などについて知りたい
・病気に対する不安や心配事がある
・誰に相談してよいか分からない など
倉敷スイートホスピタルでは、患者さまやご家族さまのお力になれるよう、
専門のスタッフ(医療ソーシャルワーカー)が医療・福祉のご相談をお受けします。
主治医又は看護師にお声かけ頂くか、患者さま相談窓口(1階受付)・地域ケアセンターへお越し下さい。
医療関係者の方
地域ケアセンターTEL:086-463-8111
FAX:086-463-7112(平日 8:30~17:30)
086-463-2008(平日17:30以降、年末年始、日祝)
内科
特徴
倉敷スイートホスピタル内科では、患者さまの生活習慣病や、認知症などの神経内科疾患、甲状腺疾患などの内分泌疾患を始めとする疾病に関して専門的治療を行っています。
生活習慣病(肥満症、高血圧症、高脂血症など)があると、脳卒中(脳出血、脳梗塞など)や虚血性心疾患(心筋梗塞、狭心症など)が起こりやすくなります。内科では、 血圧、血清脂質、体重などをコントロールして、脳卒中や虚血性心疾患の発症、再発の リスクを下げるよう診療を行います。生活習慣病の治療では食事・運動などのライフスタイルを見直すことも重要であり、医師、看護師、管理栄養士、薬剤師、理学療法士、検査技師がチームで取組みます。
また、内科のみならず、病院全体として病診連携を重視しており、地域の中で患者さまに一貫した医療を提供できるように努力しております。
外来担当表
| 内科診察時間 | 月 | 火 | 水 | 木 | 金 | 土 | ||
|---|---|---|---|---|---|---|---|---|
| 午前 | 受付時間 | 8:00~12:00 | 松木 髙杉 大山 (9:30~) |
松木 加来 (第1・3・ 5週) 松本 草野 |
松木 中村 平田 石原 |
松木 髙杉 渡辺 |
久米 篠原 山﨑 (9:30~) |
田邉 江尻 近藤 山﨑 |
| 診察時間 | 9:00~12:30 | |||||||
| 午後 | 受付時間 | 1:00~5:00 | 田邉 | - | - | - | - | - |
| 診察時間 | 1:30~5:30 | |||||||
※理事長・江澤和彦の診察は木曜日(月1回)に予約制で行っております。詳しくはお問合せください。
リウマチ科・リウマチセンター
特徴

当センターの特徴は「チームによる関節リウマチ診療」です。
「関節が痛い!腫れている!・・・リウマチ?」関節痛をもたらす疾患は、リウマチ以外にも数多くあります。
リウマチ専門医の最も重要な役割は、「関節痛」で受診された患者さまに、鑑別診断(関節リウマチ以外の疾患の可能性の考察)と確定診断(関節リウマチであるという診断の決定)を行い、もっとも有効と思われる薬物治療を決定・開始することです。
患者さまに対して、病気の説明とともに薬物療法全般の有効性と副作用について情報提供をおこない、患者さまとの同意に基づいて治療を開始します。手術が必要な患者さまの手術の時期をみのがさず、適格な手術を行うことも重要な役割といえます。
また、看護師による治療サポート、リハビリテーションによる日常生活動作の回復、医療ソーシャルワーカーによる社会的サポート、診療情報管理士による個人情報の管理と集約で、チームによる関節リウマチ診療を行い、関節リウマチ患者さまに、「痛みのない健康的な日常生活」をお過ごしいただけることを目標としております。
リウマチ教室
リウマチ教室は、患者さま・ご家族さま等に関節リウマチについての理解を深め、 より良い療養を行っていただくために開催しております。
リウマチ教室へ参加ご希望の方、その他お問い合わせは、倉敷スイートホスピタル外来看護師にお尋ねください。
リウマチ教室について
年4回開催しております。
開催案内等は『倉敷スイートホスピタル病院だより』へ掲載しております。
お問い合わせ先
倉敷スイートホスピタル (086)463-7111(代表)
関節リウマチについて
関節リウマチ 最新の治療から穏やかな暮らしまで
「リウマチライフを 活き活きと」(pdf) 医療法人和香会 理事長 江澤和彦執筆
関節リウマチ 医薬・医療情報
関
節リウマチ治療におけるメトトレキサート(MTX)診療ガイドライン2011年版
関
節リウマチ(RA)に対するTNF阻害薬使用ガイドライン(2012年改訂版)
関
節リウマチ(RA)に対するトシリズマブ使用ガイドライン(2012年改訂版)
新しい寛解基準(米国リウマチ学会/欧州リウマチ学会) CDAI : 2.8 以下 SDAI : 3.3 以下
外来担当表
リウマチセンター(内科)
| リウマチセンター(内科) 診察時間 | 月 | 火 | 水 | 木 | 金 | 土 | ||
|---|---|---|---|---|---|---|---|---|
| 午前 | 受付時間 | 8:00~12:00 | 髙杉 | 松本 | - | 髙杉 | 宮脇 (10:30~) |
宮脇 |
| 診察時間 | 9:00~12:30 | |||||||
※理事長・江澤和彦の診察は木曜日(月1回)に予約制で行っております。詳しくはお問い合わせください。
リウマチセンター(整形外科)
| リウマチセンター(整形外科)診察時間 | 月 | 火 | 水 | 木 | 金 | 土 | ||
|---|---|---|---|---|---|---|---|---|
| 午前 | 受付時間 | 8:00~12:00 | 木曽 (予約制) |
木曽 (予約制) |
木曽 (第2・4週) (予約制) |
木曽 (予約制) |
木曽 (第1・3・5週) (予約制) |
担当医 (第1週) (予約制) 那須 (第4週) |
| 診察時間 | 9:00~12:30 | |||||||
| 午後 | 受付時間 | 1:00~2:30 | - | - | - | ★西田 (完全 予約制) |
- | 担当医 (第1週) (予約制) |
| 診察時間 | 2:00~3:00 | |||||||
★ 整形外科 ⻄田医師 診察時間 午後2時〜3時(完全予約制)
糖尿病内科・糖尿病センター
特徴

糖尿病内科では、1型、2型糖尿病や、大血管障害、糖尿病腎症、糖尿病神経障害といった糖尿病の合併症などについて専門的に治療を行っています。糖尿病において、糖尿病合併症が進行すると、失明に至る場合や、人工透析が必要になる場合があり、 生活の質(QOL)が低下します。
糖尿病内科では、生活習慣の改善や薬の投与を行うことによって、糖尿病の合併症のリスクの軽減、進行を遅らせることを目指した治療を行っています。
現在、外来では850名を超える糖尿病患者さまの治療を継続しています。外来患者さまの平均HbA1cは6.7%です。個々の患者さまの病状に見合った目標が達成できるようきめ細やかな療養指導を行っています。
糖尿病治療に不可欠な食生活などの生活習慣のコントロールについては、医師(糖尿病専門医5名:常勤医師2名/非常勤医師3名)、看護師(日本糖尿病療養指導士4名/地域糖尿病療養指導士4名)、管理栄養士(地域糖尿病療養指導士1名)、薬剤師、理学療法士(日本糖尿療養指導士5名)、臨床検査技師がチームで取り組んでいます。
糖尿病教育入院や持続皮下インスリン注入療法(CSII)や持続血糖測定器(CGM)についても、随時予約にて対応しております。
- 内科の紹介ページはこちら
糖尿病教室
糖尿病の患者さま・ご家族さまを対象とした「糖尿病教室」を開催しております。
糖尿病教室への参加ご希望の方、その他お問い合わせは、倉敷スイートホスピタル外来看護師にお尋ねください。
・糖尿病教室の詳細はこちら
| 開催日 | 毎月 第1・第3週 火曜日 |
|---|---|
| 開催時間 | 14時~15時 |
| 問い合わせ先 | 倉敷スイートホスピタル (086)463-7111(代表) |
糖尿病週間行事
11月第2週目の1週間は「全国糖尿病週間」です。倉敷スイートホスピタルでは毎年「全国糖尿病週間」に合わせ講演会や食事会などを開催しています。
令和4年度の糖尿病週間行事は新型コロナウイルス感染症の影響で、「パネル展示」を開催しました。
「正しい情報で健康な人と変わらない寿命と生活の質の実現を」をテーマに各職種が担当し作成しました。
パネル展示
【テーマ】「正しい情報で健康な人と変わらない寿命と生活の質の実現を」
・筋肉量コツコツ積み上げ体操の動画はこちらからご覧いただけます。
外来担当表
| 糖尿病内科 診察時間 | 月 | 火 | 水 | 木 | 金 | 土 | ||
|---|---|---|---|---|---|---|---|---|
| 午前 | 受付時間 | 8:00~12:00 | 松木 | 松木 加来 (第1・3・ 5週) 草野 |
松木 中村 平田 |
松木 渡辺 |
久米 | 田邉 江尻 近藤 |
| 診察時間 | 9:00~12:30 | |||||||
| 午後 | 受付時間 | 1:00~5:00 | 田邉 | - | - | - | - | - |
| 診察時間 | 1:30~5:30 | |||||||
整形外科
特徴
整形外科では、整形外科疾患を広く扱っております。具体的には、慢性的な膝・腰・首・肩の痛み、手足のしびれ・痛みなどで受診される方と、骨折などのケガで受診される方、関節リウマチの方が多く受診されます。
手術的治療はもちろんのこと、薬物療法・理学療法など保存的治療も積極的に行っています。
- リウマチセンター(リウマチ科)の紹介ページはこちら
外来担当表
| 整形外科 診察時間 | 月 | 火 | 水 | 木 | 金 | 土 | ||
|---|---|---|---|---|---|---|---|---|
| 午前 | 受付時間 | 8:00~12:00 | 木曽 (予約制) |
木曽 (予約制) |
木曽 (第2・4週) (予約制) |
木曽 (予約制) |
木曽 (第1・3・5週) (予約制) |
担当医 (第1週) (予約制) 那須 (第4週) |
| 診察時間 | 9:00~12:30 | |||||||
| 午後 | 受付時間 | 1:00~5:00 | - | 担当医 (第2週) (14:00~) (完全予約制) |
- | - | - | 担当医 (第1週) (予約制) |
| 診察時間 | 2:00~5:30 | |||||||
腎臓内科
外来担当表
| 腎臓内科 診察時間 | 月 | 火 | 水 | 木 | 金 | 土 | ||
|---|---|---|---|---|---|---|---|---|
| 午前 | 受付時間 | 8:00~12:00 | - | - | - | - | 山﨑 | 山﨑 |
| 診察時間 | 9:00~12:30 | |||||||
呼吸器内科
外来担当表
| 呼吸器内科 診察時間 | 月 | 火 | 水 | 木 | 金 | 土 | ||
|---|---|---|---|---|---|---|---|---|
| 午後 | 受付時間 | 1:00~5:00 | 玉田 | - | - | - | - | - |
| 診察時間 | 1:30~5:30 | |||||||
消化器外科
特徴
消化器外科では、消化管内視鏡検査:上部(食道、胃、十二指腸)、下部(大腸)内視鏡検査をおこなっています。WHOでは、全世界の胃がんの多くがヘリコバクター・ピロリ(ピロリ菌)の感染が原因であるとの報告書を発表していますので、50歳以上の方は胃カメラ検査をお受けになることをお勧めいたします。また、近年、大腸癌が増加しており、便潜血検査陽性の方は大腸内視鏡検査を受けられることをお勧めいたします。胃癌、大腸癌が発見されれば、専門病院にご紹介させていただきます。
消化器癌術後経過観察:胃癌、大腸癌など、他院で手術された患者さんの経過観察をお引き受けいたします。
日本消化器外科学会専門医が対応いたします。
その他:外科的処置の可能な患者さんの診察をさせていただきます。
外来担当表
| 消化器外科 診察時間 | 月 | 火 | 水 | 木 | 金 | 土 | ||
|---|---|---|---|---|---|---|---|---|
| 午前 | 受付時間 | 8:00~12:00 | - | - | - | 藤原 (9:30~13:00) |
- | - |
| 診察時間 | 9:30~13:00 | |||||||
※消化器外科の外来は9:30~13:00です。
ペインクリニック内科
特徴
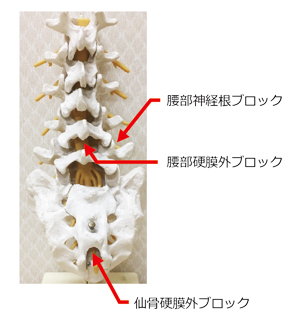
ペインクリニック内科は「痛み」の診断治療を行う診療科です。
医療は、専門性が高くなるにつれて、細かく分かれてしまいました。その結果、病院を受診しても、専門分野以外の痛は十分に理解されないことがあります。
当科は「痛み」について幅広く診療し、各科と協力しながら質の高い治療を行っていきます。「痛み」でお困りの方は遠慮なくご相談ください。
対象疾患
治療方法
外来担当表
| ペインクリニック内科 診察時間 | 月 | 火 | 水 | 木 | 金 | 土 | ||
|---|---|---|---|---|---|---|---|---|
| 午後 | 受付時間 | 1:00~5:00 | - | - | - | - | - | 西江 宏行 (2・4 週) |
| 診察時間 | 1:30~5:30 | |||||||
泌尿器科
特徴
泌尿器科では、尿路(腎臓、尿管、膀胱、尿路)、男性生殖器(精巣あるいは睾丸、前立腺、精嚢腺、陰茎)後腹膜臓器(副腎など)の疾患を取り扱っておちます。当科では、情報開示と、インフォームドコンセントに基づいた医療を最優先に考え、患者さ
まの立場に立った診療を行っております。
外来担当表
| 泌尿器科 診察時間 | 月 | 火 | 水 | 木 | 金 | 土 | ||
|---|---|---|---|---|---|---|---|---|
| 午前 | 受付時間 | 8:00~11:30 | - | - | - | - | - | 担当医 (9:00~12:00) |
| 診察時間 | 9:00~12:00 | |||||||
※泌尿器科の外来は、土曜日午前(9:00~12:00)のみとなります。
放射線科
特徴
放射線科では、X線写真、CT、消化管造影検査、嚥下造影検査(VF)、骨塩定量等の画像診断を行っております。
医師が診療放射線技師や言語聴覚士等のスタッフと密な連携を取り、医療の質を保証する為にも迅速かつ正確な画像診断を行うことを心掛けています。
歯科・歯科口腔外科
特徴
歯科では、むし歯・歯周病の治療を基本として、歯のかぶせ、ブリッジの作製、義歯作製、修理などの補綴治療を中心に行っております。
また、予防的な考えから歯科衛生士を中心とした口腔ケアを他部署と連携して行っております。
関連施設である倉敷スイートレジデンス・和光園・グループホームへの訪問診療も積極的に行っております。
外来担当表
| 歯科 診察時間 | 月 | 火 | 水 | 木 | 金 | 土 | ||
|---|---|---|---|---|---|---|---|---|
| 午前 | 受付時間 | 8:00~12:00 | 万代 | 万代 | 万代 | 万代 | 万代 | - |
| 診察時間 | 9:00~12:30 | |||||||
| 午後 | 受付時間 | 1:00~5:00 | 万代 |
万代 | - | 万代 | 万代 | - |
| 診察時間 | 1:30~5:30 | |||||||
















2025年2月1日より一部の診療科を除いて午後の診療を廃止し、午前のみの診療となっております。
通院治療中の患者さまの予約外の受診希望は代表電話にご連絡ください。